Edição 28 de abril de 2010 - 2162

|
A entrada em vigor do novo Código de Ética Médica brasileiro foi apenas a senha para a emocionante reportagem de capa desta edição. O documento inverteu o julgamento ético a respeito da distanásia, o uso de meios artificiais para prolongar a vida de pacientes sem esperança de cura ou melhora. Antes, a ordem era manter os aparelhos ligados a qualquer custo. Agora, a recomendação é, nos casos terminais, evitar "ações diagnósticas ou terapêuticas inúteis ou obstinadas". A jornalista Adriana Dias Lopes foi incumbida de investigar como profissionais da saúde, pacientes e seus familiares estão lidando com a excruciante decisão de vida e morte nos hospitais. Adriana fez descobertas surpreendentes que ajudam a compreender um dilema cuja complexidade humana e espiritual desafia quaisquer códigos. Colocá-lo, caro leitor, em posição privilegiada diante dos fenômenos de nosso tempo. Essa é nossa missão. Boa leitura. |
Fontes: Dr Douglas Ferrari ( Médico Intensivista ) / Dr Mário Hirscheimer ( Médico Pediatras ) - Dr Claudio Reingenheim ( Pediatras ).
EspecialA ética da vida e da morteComo médicos, pacientes e seus familiares enfrentam os
|
Fabiano Accorsi |
| O momento de deixar ir "Meu paciente estava em estado avançado do sarcoma de Kaposi, câncer comum entre pacientes de aids. Seu corpo estava coberto de úlceras que não cicatrizavam e nenhum medicamento aplacava sua dor. Ele me pediu para sedá-lo e deixá-lo ir. Conversamos muito sobre o assunto e, três meses depois, fiz a vontade dele. Orgulho-me de ter respeitado a autonomia de meu paciente." Artur Timerman, infectologista |
|
VEJA TAMBÉM
|
| • Quadro: O que está em jogo nesta situação |
| • Nesta edição: "Não faço planos para o próximo mês" |
"Não tenho mais vida, doutor. As dores estão insuportáveis. Eu quero ir embora... Por favor, me ajude..."
O infectologista Artur Timerman pensou por três meses no pedido de seu paciente, um homem de 46 anos, em fase adiantada de aids. Vítima de um sarcoma de Kaposi, o câncer mais frequente entre os portadores do HIV, ele estava com o corpo tomado de úlceras e hematomas. Nem os analgésicos mais potentes eram capazes de aplacar o seu sofrimento. Ele vivia preso a uma cama e, a qualquer movimento, urrava de dor. Depois de muito conversar com o doente e seu irmão, o parente mais próximo, Timerman decidiu interná-lo em um hospital de São Paulo. Ele foi acomodado em um quarto arejado, num andar alto, com vista para a copa das árvores. No mesmo dia, na presença do médico e do irmão, uma enfermeira administrou-lhe um coquetel de sedativos e analgésicos. Em dez minutos, o paciente adormeceu - de mãos dadas com o infectologista. No aparelho de som portátil, levado por ele mesmo, tocava um quinteto de cordas de Felix Mendelssohn, sua música preferida. Em 24 horas, sua agonia chegou ao fim. Com trinta anos de profissão, Timerman chorou. "Não era um choro de ansiedade", diz o médico. "Não tinha a menor dúvida do que estava fazendo: respeitei a autonomia de um paciente em plenas condições mentais de discernimento, mas que estava em estado terminal e era acometido por sintomas horrorosos, contra os quais nada poderia ser feito." No atestado de óbito, a causa da morte foi registrada como parada cardiorrespiratória.
Lailson Santos |
Respeito à vontade
da filha "Minha filha Mariana tinha apenas 6 anos quando foi diagnosticada com leucemia. Nos seis anos seguintes, ela foi submetida a tratamentos muito agressivos. Valente, enfrentou a doença de forma muito madura. Nos últimos dias de vida, pediu para ser sedada porque ‘estava cansada e queria dormir’. Que tipo de mãe eu seria se não respeitasse a vontade de minha filha?" Claudia de Crescenzo, 45 anos |
A experiência vivida pelo infectologista Timerman é extrema e
ilustra com perfeição um dilema presente atualmente nos consultórios
e hospitais: o que fazer quando a manutenção dos sinais vitais
se torna apenas o insuportável prolongamento do processo de
morte? Em um quadro clínico irreversível, grave e incurável, a
quem cabe a decisão de que é chegado o momento de deixar a doença
seguir seu próprio curso? A quem cabe o direito de ir até o fim
e esgotar todos os recursos médicos disponíveis? Ao médico? Ao
paciente? À família do doente? Ao hospital? "Essa é uma
das discussões mais delicadas da bioética", diz o pediatra
Gabriel Oselka, coordenador do Centro de Bioética do Conselho
Regional de Medicina do Estado de São Paulo. Nenhum código de ética
médica jamais conseguirá contemplar a complexidade envolvida nas
questões sobre a vida e a morte. Aqui, a máxima de que cada caso
é um caso não quer dizer muita coisa. Cada caso encerra em si
mesmo milhões de outros casos. "É extremamente difícil
determinar o início do fim irreversível. Muitas vezes é
adequado recorrer a procedimentos experimentais quando os
convencionais fracassam", diz o cirurgião oncologista Ademar
Lopes, do Hospital A.C. Camargo, em São Paulo.
| A última chance "Os últimos momentos da vida são plenos de sentido. Representam a última chance para restabelecer relações, perdoar e realizar desejos pendentes. Por isso, temos de vivê-los plenamente, com dignidade. O papel do médico é fundamental. Nós temos a obrigação de conversar abertamente com o paciente sobre o fim da vida, e isso tem de ser feito enquanto ele está bem de saúde, capaz de tomar decisões importantes." Ana Claudia Arantes, geriatra |
Fabiano Accorsi |
Cinco anos depois de ter concordado em abreviar o sofrimento do
paciente que ouvia o romântico alemão Felix Mendelssohn, o
infectologista Timerman ouviu o mesmo pedido de outro doente, um
homem de 33 anos, também tomado pelo HIV. Vítima de um linfoma
em estágio avançado, ele não respondia mais aos tratamentos. O
médico nem cogitou atendê-lo. "Eu expliquei que ele poderia
ser submetido a um tipo novo de quimioterapia, extremamente
agressivo, que poderia ter efeito sobre a doença", lembra
Timerman. Dois dias depois, antes de dar uma chance à nova
terapia, o homem cometeu suicídio.
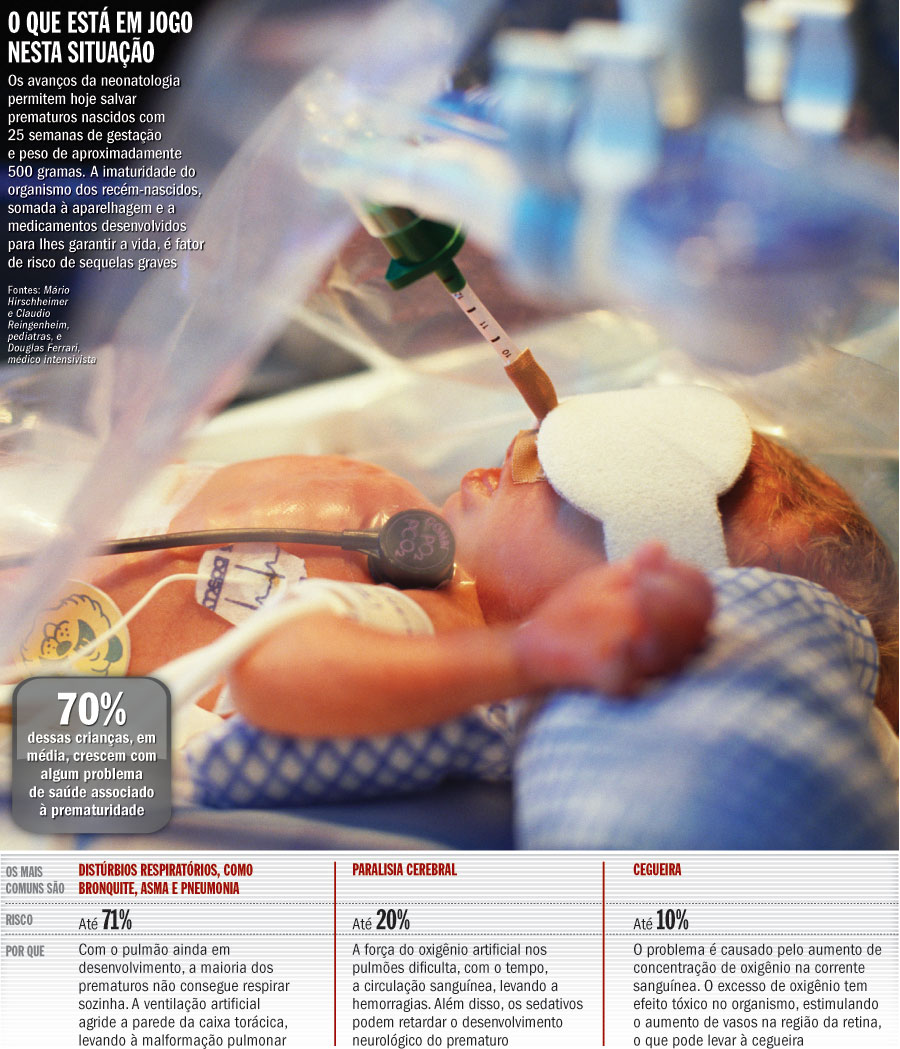
Os questionamentos acerca dos limites entre uma vida insuportável pela doença e uma morte digna surgem em grande parte das conquistas espetaculares da medicina ocorridas, sobretudo, nas últimas duas décadas. Graças à precisão dos exames de imagem, à criação de medicamentos para doenças até então intratáveis, ao refinamento de remédios já existentes e ao desenvolvimento de máquinas de sustentação artificial da vida, os portadores de doenças crônicas graves atualmente vivem, em média, dez anos a mais do que na década de 80. Na neonatologia, por exemplo, bebês prematuros de peso equivalente a três xícaras de arroz conseguem sobreviver - o que seria inimaginável há duas décadas. Os recém-nascidos são salvos por respiradores artificiais de última geração e medicamentos capazes de acelerar o processo de amadurecimento dos pulmões. Diz o pediatra Mário Hirschheimer, um dos autores do livro Cuidando de Crianças e Adolescentes sob o Olhar da Ética e Bioética: "O desenvolvimento tecnológico tem fornecido meios para atuar em crianças cada vez mais imaturas ou portadoras de doenças e malformações graves, antes consideradas inviáveis".
Lailson Santos |
Em casa, na paz "Durante dois anos, desde que soube que tinha câncer de intestino, já com metástase no cérebro e nos pulmões, meu marido passou por uma dezena de tratamentos. O último, uma cirurgia para a extração de dois tumores cerebrais, deixou sequelas graves, piorando ainda mais o seu quadro terminal. Em concordância com os médicos e com a família dele, optei por deixar a doença seguir seu curso. Clóvis morreu em casa, na paz, comigo a seu lado." Gleise Santa Clara, 56 anos |
Muitas vezes, no entanto, tais avanços acabam por se transformar
nos principais paradoxos da medicina moderna. Os mesmos recursos
utilizados para salvar a vida podem comprometer a qualidade da
vida que se pretende preservar. A grande contradição ocorre no
universo do prematuro. Cerca de 70% dos bebês de 500 gramas
salvos por equipamentos de última geração crescem com algum
tipo de sequela (veja
o quadro). "Se os pais concordassem, eu não
reanimaria prematuros nascidos com menos de 23 semanas",
argumenta o pediatra Claudio Reingenheim, dos hospitais das Clínicas
e Albert Einstein, em São Paulo. Certa vez, a pedido da mãe da
criança, Reingenheim fez todos os procedimentos de reanimação
de um bebê nascido na 21ª semana de gestação: "Foi uma
experiência sofrida para todos, sobretudo para o recém-nascido".
Poucas horas depois, o prematuro foi dado como morto.
A maioria das pessoas associa a imagem do paciente terminal ao velho doente, preso a uma cama, sem condições de manifestar seus medos e desejos. Mas o conceito de terminalidade mudou. "O tempo de vida não é mais determinante na classificação de um paciente terminal", diz a geriatra Ana Claudia Arantes. Hoje é considerado paciente terminal o portador de uma doença grave, incurável e que não responde mais a nenhum tratamento. "E, sob esse ponto de vista, o tempo de vida é relativo", completa a geriatra. A médica Ana Claudia dedica-se a uma das áreas mais humanitárias da medicina moderna: a dos cuidados paliativos. A prática visa a minorar o sofrimento causado pelos sintomas e pelas sequelas da doença até o momento da morte. Do latim pallium, paliativo significa manto, proteção, acolhimento. O novo Código de Ética Médica, em vigor desde o dia 13 de abril, é explícito sobre a importância dos cuidados paliativos. Lê-se no parágrafo único do artigo 41: "Nos casos de doença incurável e terminal, deve o médico oferecer todos os cuidados paliativos disponíveis sem empreender ações diagnósticas ou terapêuticas inúteis ou obstinadas, levando sempre em consideração a vontade expressa do paciente ou, na sua impossibilidade, a de seu representante legal".
Fotos Lailson Santos |
| Amor pela vida "Tenho uma doença pulmonar progressiva que compromete minha capacidade respiratória. Minha bênção é ter uma médica que fala comigo abertamente sobre o assunto. Nos últimos dois anos, vimos conversando sobre a possibilidade de eu não ser submetida a tratamentos invasivos, caso esses recursos não tenham mais efeito sobre minha saúde. Gosto muito de viver e, por isso, não quero prolongar o processo de minha morte." Rossana Godoy, 71 anos |
Em agosto do ano passado, Gleise Santa Clara, respeitando a
vontade do marido e em concordância com o sogro e os médicos,
decidiu que o engenheiro Clóvis Goldemberg não seria submetido a
nenhum suporte invasivo. Vítima de um câncer de intestino com
metástase nos pulmões e no cérebro, ao longo de dois anos ele
chegou a ser submetido a seis cirurgias, dez sessões de
radioterapia e dez de químio. Tudo em vão. No momento em que ele
deveria receber uma sonda de alimentação e ser ligado a um
aparelho de ventilação, Gleise não concordou. Durante quinze
dias, Goldemberg foi alimentado na boca e, graças ao uso de
sedativos, não sofreu desconforto respiratório. Morreu em paz.
Ainda que não cite a palavra, o Código de Ética Médica autoriza a ortotanásia. Do grego orthos, correto, e thanatos, morte, o procedimento consiste na suspensão dos tratamentos agressivos e inúteis entre as vítimas de doenças incuráveis e irreversíveis. É dar ao doente o poder de decisão sobre o que lhe resta ainda de vida. A ortotanásia não está contemplada em lei, mas dificilmente um médico seria punido pela Constituição. "O princípio constitucional da dignidade da pessoa humana serve para dar total segurança ao médico que suspende tratamentos que não mais garantem a dignidade de seu paciente", diz o procurador do estado de São Paulo Alexandre Aboud. Atualmente, há três projetos de lei em tramitação no Congresso prevendo a sua regulamentação. O princípio fundamental da ortotanásia baseia-se na vontade do paciente. O conceito de autonomia do doente começou a ser moldado no início do século XX, nos Estados Unidos. Em 1908, uma equipe de médicos do New York Hospital operou Mary Schloendorff na tentativa de encontrar as causas para as fortes dores abdominais que ela sentia. Durante o procedimento, eles identificaram um tumor no útero e extirparam o órgão. Ao sair da operação e ser informada de que estava sem útero, Mary Schloendorff levou o caso à Justiça. Em sua sentença, o juiz Benjamin Cardozo foi taxativo: "Todo ser humano na vida adulta e com plena consciência tem o direito de determinar o que deve ser feito com seu próprio corpo". Atualmente, nos Estados Unidos e em alguns países da Europa, um documento conhecido como living will (ou testamento em vida, em português) tem força de lei. Nele, a pessoa determina o tipo de tratamento que quer receber em caso de doença terminal (veja o quadro).
 |
Lutar até o fim "Muitas vezes acho que vale, sim, utilizar procedimentos experimentais diante do fracasso de tratamentos convencionais. Procuro sempre trabalhar com o seguinte raciocínio: se há 10% de possibilidade de o paciente ter uma sobrevida de pelo menos seis meses, eu prefiro correr o risco do tratamento." Ademar Lopes, cirurgião oncologista |
No Brasil, um documento assim não tem amparo legal. Mas acordos
desse tipo vêm sendo firmados entre os médicos e seus pacientes.
Aos 71 anos, Rossana Godoy é portadora de uma doença crônica
pulmonar que progressivamente reduz a sua capacidade respiratória.
Ela está bem de saúde, mas, nos últimos dois anos, vem tendo
uma série de conversas decisivas com sua médica, a pneumologista
Cristiane Hoelz, do Hospital Albert Einstein, em São Paulo. Os
encontros entre as duas podem ser resumidos no diálogo a seguir:
- Justamente porque seu quadro clínico é bom, é o momento de decidirmos quais são as condutas médicas que a senhora quer que sejam adotadas quando não tiver mais autonomia para decidir sobre o seu futuro.
- Eu não me imagino presa a nenhum aparelho. Não, não gostaria de depender indefinidamente de respiradores artificiais. É possível?
- Quando chegar esse momento, o aparelho de ventilação artificial pode ser substituído por sedativos, que vão eliminar o desconforto da insuficiência respiratória. Passaremos a tratar os sintomas que lhe dão desconforto, não a doença em si.
Há que levar em conta que uma decisão sobre a própria morte depende muito do contexto em que ela é tomada. Uma coisa é optar por desprezar os recursos extraordinários de manutenção da vida no auge do vigor físico. Outra coisa é fazer a escolha quando a morte é iminente. Alguns mudam de ideia ao longo do trajeto entre a saúde e a doença terminal. Foi o que aconteceu com um dos historiadores mais importantes da atualidade, o inglês Tony Judt, de 62 anos. Vítima de esclerose lateral amiotrófica, a mais terrível doença neurodegenerativa que pode acometer um adulto, ele perdeu todos os movimentos do pescoço para baixo e respira com a ajuda de aparelhos. "Dois anos atrás, eu não teria previsto que seria capaz de viver na minha atual condição", disse ele a VEJA (leia a entrevista).
Nenhuma dor pode ser comparada à de uma mãe diante da morte anunciada de um filho. Há dois anos, a fonoaudióloga Claudia de Crescenzo não só teve de enfrentar o sofrimento de Mariana na luta contra uma leucemia como precisou encarar a renúncia à vida da filha de apenas 12 anos. O câncer foi diagnosticado aos 6 anos. Em nenhum momento Mariana esmoreceu. Nem nos tratamentos quimioterápicos mais agressivos, que exigiam longas internações. Nos últimos dias de vida, com o corpo tomado pelo câncer, Mariana dependia de uma traqueostomia para respirar. Numa tarde de julho, ela disse à sua médica: "Estou cansada e só quero dormir". Pediu-lhe ainda que amparasse a mãe ante essa decisão. A menina foi sedada e deixou de ser submetida a intervenções de caráter curativo. Continuou a ser alimentada por sonda e a respirar por meio de aparelhos. Mariana dormiu por um mês. Claudia ficou o tempo todo ao lado dela: "Que tipo de mãe eu seria se não respeitasse a vontade de minha filha em uma situação como aquela?". A lembrança do pedido de Mariana ainda faz Claudia chorar.
A decisão mais difícil de ser tomada• Em seu artigo 41, o Código de Ética Médica determina que é vedado ao médico "abreviar a vida do paciente, ainda que a pedido deste ou de seu representante legal" O que acontece na prática • No Código Penal, o abreviamento da vida de um doente terminal por seu médico pode ser interpretado como "homicídio piedoso" - quando o agente (no caso, o médico) comete homicídio por motivo de relevante valor moral ou social (no caso moral, compaixão pelo sofrimento do doente). Trata-se de uma atenuante para o homicídio doloso O que acontece na prática |
Pacientes com mais autonomiaO novo Código de Ética Médica, que entrou em vigor em meados de abril, confere ao doente mais poder de decisão sobre o seu tratamento, conforme mostram os trechos selecionados: É vedado ao médico: Artigo 24 Artigo 31 Artigo 34 Artigo 41, Parágrafo
único |

